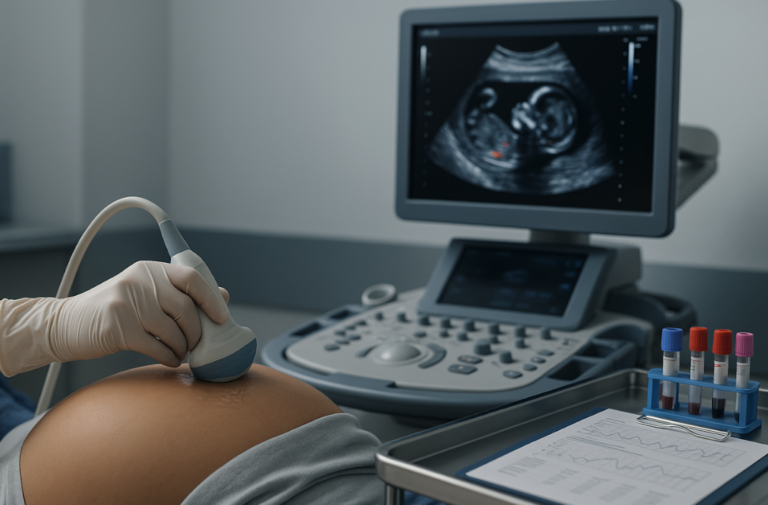
La diagnosi prenatale è oggi uno degli ambiti più dinamici e discussi della medicina materno-fetale. Negli ultimi vent’anni le tecnologie di imaging, la genetica e la biologia molecolare hanno trasformato il modo in cui si segue la gravidanza, rendendo possibile una valutazione sempre più precoce e precisa della salute del feto.
Per le donne in gravidanza, per le coppie e per i professionisti sanitari, comprendere il ruolo delle ecografie mirate, dei test combinati e dei controlli di secondo livello non è solo una questione di informazione, ma di scelte consapevoli. La diagnosi prenatale, infatti, non si limita a “trovare problemi”, ma aiuta a personalizzare il percorso di cura, programmare l’assistenza al parto, ridurre rischi evitabili e, soprattutto, fornire strumenti per decisioni serene e informate.
1. Scenario: come si è evoluta la diagnosi prenatale
Fino agli anni ’80 la gravidanza veniva monitorata con strumenti relativamente limitati: poche ecografie, esami del sangue di base e una capacità molto ridotta di identificare anomalie strutturali o cromosomiche del feto. La diagnostica invasiva (amniocentesi, villocentesi) era l’unico modo per ottenere informazioni genetiche, ma veniva proposta quasi esclusivamente in base all’età materna.
Negli ultimi decenni lo scenario è cambiato profondamente grazie a quattro evoluzioni principali:
- Miglioramento delle ecografie: l’introduzione di ecografi ad alta risoluzione, sonde transvaginali, imaging 3D/4D e software di misurazione avanzata ha reso possibile un’analisi molto più fine dell’anatomia fetale.
- Diffusione dei test combinati: la valutazione integrata di translucenza nucale, biomarcatori sierici materni (come PAPP-A e beta-hCG libera) e dati anamnestici ha aumentato la sensibilità dello screening delle trisomie rispetto al solo criterio dell’età materna.
- Esami genetici non invasivi (NIPT): l’analisi del DNA fetale libero nel sangue materno ha aggiunto uno strumento di screening ad alta affidabilità per cromosomopatie selezionate, riducendo il ricorso ad amniocentesi e villocentesi in molte situazioni.
- Approccio multidisciplinare: ginecologi, ostetriche, genetisti, neonatologi e, quando necessario, chirurghi pediatrici e psicologi lavorano sempre più in rete, soprattutto nei centri di riferimento e nelle grandi città come Roma.
Questa evoluzione ha due conseguenze fondamentali: da un lato, la possibilità di intercettare precocemente patologie prima invisibili; dall’altro, la necessità di una maggiore responsabilità nel comunicare i risultati, spiegare i limiti degli esami e accompagnare la coppia nella comprensione del rischio.
2. Ecografie mirate: cosa sono e perché sono centrali nella diagnosi prenatale
Le ecografie prenatali non sono tutte uguali. Accanto alle ecografie di routine, esistono ecografie “mirate” o di secondo livello, eseguite da professionisti con formazione specifica in diagnostica fetale, spesso in contesti ad alta specializzazione come gli ambulatori di medicina materno-fetale.
2.1 Ecografia del primo trimestre e translucenza nucale
Tra l’11ª e la 13ª settimana + 6 giorni, l’ecografia del primo trimestre con misurazione della translucenza nucale rappresenta uno snodo cruciale. Consente di:
- Datare con precisione la gravidanza e valutare il numero di feti.
- Individuare alcune malformazioni maggiori precoci (per esempio difetti del tubo neurale aperti in fase iniziale).
- Misurare la translucenza nucale, un parametro legato al rischio di trisomia 21, 18, 13 e di alcune cardiopatie congenite.
Questa ecografia, se integrata con esami del sangue materno, rientra nel cosiddetto “test combinato”.
2.2 Ecografia morfologica (secondo trimestre)
L’ecografia morfologica, tipicamente eseguita tra la 19ª e la 22ª settimana, è l’esame di punta della diagnosi prenatale ecografica. Secondo indicazioni condivise dalle principali società scientifiche di ecografia ostetrica, il suo obiettivo è esaminare in modo sistematico:
- Cranio, cervello e volto fetale.
- Colonna vertebrale e torace.
- Cuore (quattro camere, vie di efflusso, grandi vasi).
- Addome (stomaco, reni, vescica, parete addominale).
- Arti superiori e inferiori.
- Placenta, liquido amniotico, cordone ombelicale.
Non si tratta soltanto di “vedere il bambino”, ma di eseguire un check-up strutturato, con protocolli di valutazione standardizzati. In mani esperte, la morfologica consente di identificare una quota significativa delle malformazioni maggiori, permettendo di pianificare il follow-up e, se necessario, un parto in struttura dotata di terapia intensiva neonatale.
2.3 Ecografie di secondo livello
Quando un esame di routine evidenzia un sospetto (per esempio un’anomalia cardiaca, un difetto del sistema nervoso centrale, una alterazione della crescita), si passa a ecografie di secondo livello. Questi controlli sono caratterizzati da:
- Più tempo dedicato all’esame, con studio di dettagli anatomici specifici.
- Uso di sonde e impostazioni avanzate (Doppler, color Doppler, 3D in casi selezionati).
- Coinvolgimento di specialisti dedicati (ecografisti fetali, cardiologi pediatrici per le cardiopatie sospette).
In città con forte concentrazione di servizi sanitari, come Roma, esistono centri di riferimento e professionisti dedicati alla diagnostica prenatale avanzata, tra cui figure come Andrea Ciardulli ginecologo a Roma, che integrano ecografia, competenze ostetriche e valutazione clinica complessiva della gravidanza.
3. Test combinati e screening biochimici: stimare il rischio, non fare diagnosi
I test combinati e gli screening biochimici del primo e secondo trimestre non sono esami diagnostici, ma strumenti per stimare la probabilità di alcune condizioni cromosomiche, in particolare la sindrome di Down (trisomia 21), la trisomia 18 e la trisomia 13.
3.1 Come funziona il test combinato del primo trimestre
Il test combinato integra tre elementi principali:
- Età materna.
- Misurazione ecografica della translucenza nucale.
- Dosaggio di due marcatori sierici materni (di solito PAPP-A e beta-hCG libera).
Questi dati sono inseriti in algoritmi specifici che restituiscono una stima di rischio, espressa per esempio come “1 su 500” o “1 su 50”. Studi internazionali, tra cui analisi pubblicate su riviste di medicina materno-fetale negli ultimi anni, indicano che il test combinato, se eseguito correttamente, può raggiungere una sensibilità intorno all’85–90% per la trisomia 21, con un tasso di falsi positivi del 3–5% circa.
Questo significa che la maggior parte, ma non tutte, le gravidanze con trisomia 21 vengono individuate come “ad aumentato rischio” e, parallelamente, che una piccola quota di gravidanze sane può risultare “a rischio” e richiedere ulteriori approfondimenti.
3.2 Screening del secondo trimestre
Nei contesti in cui il test combinato non è stato eseguito o non è disponibile, possono essere proposti screening biochimici del secondo trimestre (il cosiddetto “tri-test” o “quadri-test”), che valutano altri marcatori sierici (come AFP, estriolo non coniugato, beta-hCG e inibina A). Tuttavia, rispetto al test combinato del primo trimestre, questi hanno in genere una sensibilità inferiore per le trisomie e vengono sempre più spesso affiancati o sostituiti da strategie integrate e dal NIPT.
4. Controlli di secondo livello e test genetici: quando e perché
Quando uno screening risulta “ad alto rischio” o l’ecografia rileva anomalie, entra in gioco la diagnostica di secondo livello, che comprende sia approfondimenti ecografici, sia test genetici più specifici.
4.1 Amniocentesi e villocentesi
Amniocentesi (generalmente tra la 15ª e la 18ª settimana) e villocentesi (tra la 10ª e la 13ª settimana) sono esami invasivi che permettono di ottenere materiale fetale (liquido amniotico o villi coriali) per analisi cromosomiche e, in casi selezionati, molecolari.
Secondo dati condivisi da diverse società di ginecologia e ostetricia europee, il rischio aggiuntivo di perdita fetale legato a questi esami, se eseguiti in centri esperti, si aggira oggi intorno o sotto lo 0,5% (meno di 1 su 200 procedure). È comunque un rischio reale, che deve essere bilanciato con il beneficio atteso in termini di diagnosi.
4.2 Test del DNA fetale (NIPT)
Il test del DNA fetale libero nel sangue materno (NIPT) costituisce uno degli sviluppi più significativi degli ultimi anni. A partire circa dalla 10ª settimana, è possibile analizzare frammenti di DNA fetale circolanti e stimare con elevata accuratezza il rischio di trisomie 21, 18 e 13, nonché di alcune aneuploidie dei cromosomi sessuali.
La letteratura internazionale indica, per la trisomia 21, valori di sensibilità e specificità che si avvicinano o superano il 99%. Tuttavia, è fondamentale sottolineare che il NIPT, salvo rare eccezioni, è classificato come test di screening e non come esame diagnostico: un risultato positivo richiede conferma mediante amniocentesi o villocentesi.
In Italia la disponibilità e il rimborso del NIPT variano a seconda delle regioni e dei protocolli locali. In molte realtà metropolitane è ampiamente utilizzato, in particolare per donne con età materna superiore ai 35 anni o con esito intermedio/positivo al test combinato.
5. Dati e statistiche: quanto è diffusa la diagnosi prenatale
La raccolta di dati accurati sulla diagnosi prenatale non è uniforme, ma alcune tendenze emergono con chiarezza.
Secondo rapporti di ministeri della salute europei e analisi condotte da istituti di statistica sanitari nazionali:
- Una quota molto elevata delle donne in gravidanza (spesso superiore all’80–90%) effettua almeno un’ecografia nel primo e nel secondo trimestre.
- La diffusione del test combinato è cresciuta in modo costante nell’ultimo decennio, specialmente tra le donne oltre i 35 anni.
- L’uso di procedure invasive (amniocentesi, villocentesi) tende a ridursi nei paesi in cui il NIPT è accessibile su larga scala, proprio perché molte donne con rischio intermedio scelgono un percorso non invasivo.
Per quanto riguarda le malformazioni fetali, i registri di difetti congeniti europei stimano che le anomalie maggiori riguardino circa il 2–3% dei nati vivi, con una quota significativa riconoscibile già in epoca prenatale tramite ecografia. In termini di cromosomopatie, la trisomia 21 rimane la condizione più frequente tra quelle compatibili con sopravvivenza fino alla nascita, con una prevalenza che aumenta con l’età materna.
In Italia, come in altri paesi ad alto reddito, l’età media alla prima gravidanza è cresciuta in modo sostanziale negli ultimi decenni, avvicinandosi o superando i 31–32 anni. Ciò comporta un aumento statistico del rischio di anomalie cromosomiche, rendendo ancor più rilevante una corretta offerta di diagnosi e screening prenatale.
6. Rischi e criticità: cosa può accadere se non si interviene in modo adeguato
La diagnosi prenatale non è obbligatoria e molte gravidanze evolvono in modo fisiologico senza eseguire tutti i possibili esami. Tuttavia, ignorare o sottovalutare il ruolo delle ecografie mirate, dei test combinati e dei controlli di secondo livello espone a diverse criticità.
6.1 Ritardo nella diagnosi di malformazioni maggiori
In assenza di un’ecografia morfologica ben eseguita, alcune malformazioni strutturali possono essere identificate solo alla nascita, o in epoca molto avanzata di gravidanza. Questo comporta:
- Mancata possibilità di pianificare un parto in ospedale adeguatamente attrezzato.
- Ritardo nell’intervento neonatale per patologie che richiedono tempestività (per esempio alcune cardiopatie congenite o malformazioni addominali).
- Maggior stress emotivo per la coppia, chiamata a confrontarsi con una diagnosi imprevista e improvvisa.
6.2 Mancata valutazione del rischio cromosomico
Non effettuare alcun tipo di screening cromosomico (test combinato, NIPT, ecc.) significa rinunciare a informazioni che, pur non obbligando a scelte specifiche, consentono alla coppia di prepararsi adeguatamente dal punto di vista medico, psicologico e organizzativo. In alcuni casi, una diagnosi prenatale può orientare verso percorsi terapeutici e riabilitativi precoci, con impatto tangibile sulla qualità della vita del bambino e della famiglia.
6.3 Uso non appropriato degli esami
All’opposto, un eccesso di esami non guidato da criteri clinici può generare ansia, overdiagnosis di varianti anatomiche minori senza reale impatto clinico e sovraccarico dei servizi. La criticità, quindi, non è solo nel “fare poco”, ma anche nel “fare troppo” senza una chiara strategia, con il rischio di banalizzare la diagnosi prenatale o trasformarla in una caccia indiscriminata all’anomalia.
7. Opportunità e vantaggi di un percorso di diagnosi prenatale ben strutturato
Un approccio equilibrato alla diagnosi prenatale, basato sull’informazione e su protocolli condivisi, offre numerosi vantaggi per la donna, la coppia e il sistema sanitario.
7.1 Personalizzazione della cura in gravidanza
La combinazione di ecografie mirate, test combinati e, se indicati, controlli di secondo livello permette di classificare le gravidanze in tre grandi gruppi:
- Gravidanze a basso rischio, per cui è sufficiente un follow-up standard.
- Gravidanze a rischio intermedio, che beneficiano di qualche controllo aggiuntivo o di screening genetici avanzati.
- Gravidanze ad alto rischio, in cui il monitoraggio stretto e l’intervento multidisciplinare diventano centrali.
Questa stratificazione consente di allocare le risorse sanitarie in modo più efficiente, concentrando l’attenzione dove serve di più e riducendo esami inutili altrove.
7.2 Pianificazione del parto e dell’assistenza neonatale
Conoscere in anticipo la presenza di una malformazione maggiore o di una condizione cromosomica permette di programmare:
- Il luogo del parto (per esempio un centro dotato di terapia intensiva neonatale o di cardiochirurgia pediatrica).
- La modalità del parto (vaginale, cesareo in casi selezionati legati a condizioni obstetriche).
- L’organizzazione della presa in carico postnatale, con percorsi diagnostici e terapeutici già predisposti.
Numerosi studi indicano che, per alcune patologie, la diagnosi prenatale è associata a migliori esiti neonatali proprio perché permette di ridurre i tempi tra nascita e intervento terapeutico.
7.3 Supporto psicologico e decisionale
La diagnosi prenatale non è solo tecnologia; è anche comunicazione. Quando il percorso è ben gestito, la coppia riceve:
- Informazioni chiare e contestualizzate sul significato dei risultati.
- Supporto nell’interpretazione dei rischi (per esempio comprendere cosa significa “1 su 100” rispetto a “1 su 1.000”).
- Accompagnamento psicologico nei casi di diagnosi complesse, per valutare con consapevolezza tutte le opzioni disponibili, nel rispetto della normativa e dei valori personali.
8. Aspetti normativi e linee guida: cosa prevede il quadro regolatorio
Nel contesto italiano, l’offerta di diagnosi prenatale è regolata da un insieme di norme nazionali, regionali e linee guida di società scientifiche. Senza entrare in un linguaggio tecnico-legale, alcuni principi chiave possono essere sintetizzati in modo accessibile.
8.1 Diritto all’informazione e al consenso
La donna e la coppia hanno diritto a ricevere informazioni chiare e comprensibili sulle possibilità diagnostiche disponibili in gravidanza, sui benefici attesi, sui rischi e sui limiti di ciascun esame. Qualunque procedura, soprattutto se invasiva, deve essere preceduta da consenso informato, che non è un mero modulo da firmare, ma un processo di comunicazione e comprensione reciproca.
8.2 Offerta di screening universale
Le linee guida nazionali e regionali, in coerenza con raccomandazioni internazionali, indicano l’opportunità di offrire a tutte le donne, indipendentemente dall’età, un percorso di screening per le principali trisomie, utilizzando strumenti come il test combinato, integrato eventualmente con altri esami.
Le modalità organizzative (numero di ecografie in carico al servizio sanitario, eventuali esami rimborsati) possono variare da regione a regione, ma il principio di equità nell’accesso alle informazioni rimane centrale.
8.3 Tutela della riservatezza e gestione dei dati
Gli esami prenatali generano dati sensibili, incluse informazioni genetiche. La normativa sulla privacy impone che questi dati siano trattati con particolare cautela, conservati in sicurezza e condivisi solo con i professionisti direttamente coinvolti nella cura, salvo espresso consenso della donna.
9. Indicazioni operative per le coppie e per i professionisti
Per tradurre questi concetti in pratica, è utile formulare alcune indicazioni operative, pur consapevoli che ogni gravidanza è un caso a sé e richiede valutazioni individualizzate.
9.1 Per le donne e le coppie
Alcuni passi concreti possono facilitare un percorso di diagnosi prenatale consapevole:
- Informarsi precocemente, idealmente già in fase preconcezionale o nelle prime settimane di gravidanza, sulle possibilità di diagnosi e screening disponibili.
- Discutere con il ginecologo il proprio profilo di rischio (età, storia familiare, eventuali patologie materne) e le implicazioni degli esami proposti.
- Valutare la qualità e l’esperienza del centro o del professionista che esegue le ecografie mirate, soprattutto la morfologica e gli esami di secondo livello.
- Chiedere sempre spiegazioni sui risultati: un “rischio aumentato” o un “reperto ecografico sospetto” necessitano di contestualizzazione, non di letture affrettate.
- Prendersi il tempo necessario per riflettere sulle scelte, soprattutto in caso di diagnosi complesse, avvalendosi, se possibile, anche di supporto psicologico.
9.2 Per i professionisti sanitari
Ginecologi, ostetriche, medici di medicina generale e pediatri possono contribuire a un utilizzo più razionale e umano della diagnosi prenatale attraverso alcune buone pratiche:
- Offrire un’informazione precoce, non concentrata solo sul momento in cui si firma il consenso per un esame.
- Promuovere l’uso degli screening secondo linee guida, evitando sia l’uso indiscriminato sia la sottoutilizzazione per mancanza di informazione.
- Collaborare in rete con centri di riferimento per i controlli di secondo livello, specialmente per le malformazioni complesse.
- Curare in modo particolare la comunicazione della diagnosi, evitando sia allarmismi inutili sia minimizzazioni ingiustificate.
10. FAQ sulla diagnosi prenatale
La diagnosi prenatale è obbligatoria?
No. Nessun esame prenatale è obbligatorio. La diagnosi prenatale viene proposta e discussa con la donna e la coppia, che hanno il diritto di accettare o rifiutare in base alle proprie convinzioni, dopo aver ricevuto informazioni complete sui benefici e sui rischi.
Se il test combinato o il NIPT risultano “positivi”, significa che il bambino è sicuramente malato?
No. Si tratta di test di screening, che stimano un rischio ma non forniscono una diagnosi certa. Un risultato “positivo” indica un aumento del rischio e suggerisce di valutare l’opportunità di un esame diagnostico invasivo (amniocentesi o villocentesi) per confermare o escludere la condizione sospettata.
L’ecografia morfologica può vedere tutte le malformazioni?
Nessun esame è infallibile. L’ecografia morfologica, se eseguita in condizioni ottimali e da operatori esperti, individua una quota molto elevata delle malformazioni maggiori, ma non può garantire l’esclusione assoluta di ogni difetto anatomico o funzionale. Alcune anomalie possono manifestarsi solo più tardi, altre non sono visibili con l’ecografia.
Conclusioni
La diagnosi prenatale, nelle sue diverse componenti – ecografie mirate, test combinati, controlli di secondo livello e indagini genetiche – rappresenta uno strumento potente per monitorare la salute del feto e personalizzare l’assistenza in gravidanza. Le tecnologie oggi disponibili offrono possibilità di conoscenza impensabili fino a pochi decenni fa, ma richiedono al tempo stesso responsabilità, equilibrio e capacità di comunicare.
Per le donne e le coppie, il punto di partenza rimane un dialogo aperto con il proprio ginecologo e con il team ostetrico, per costruire un percorso che non sia dettato dall’ansia o dall’abitudine, ma dalla comprensione consapevole dei benefici e dei limiti di ogni esame. Per i professionisti, la sfida è integrare competenze tecniche e sensibilità umana, garantendo un accesso equo e informato alla diagnosi prenatale, nel rispetto dei diritti, dei valori e delle scelte di ogni famiglia.
In questo quadro, la qualità del confronto clinico, l’esperienza dei centri che si occupano di ecografia avanzata e l’aggiornamento costante sulle linee guida internazionali assumono un ruolo decisivo per trasformare le potenzialità della diagnosi prenatale in un reale miglioramento del benessere materno e fetale.